34.ジャンプアップ10(宿題B―仮説と一つの証拠)
今回も、ステップアップ12で提示したCTG(宿題B)を供覧する。図説CTGテキスト(メジカルビュー社)に収載された痛恨の症例だ。なお、このCTGは私にとって、とても貴重な記録であることを申し添えておく。
1.妊娠34週切迫早産入院中(図1)
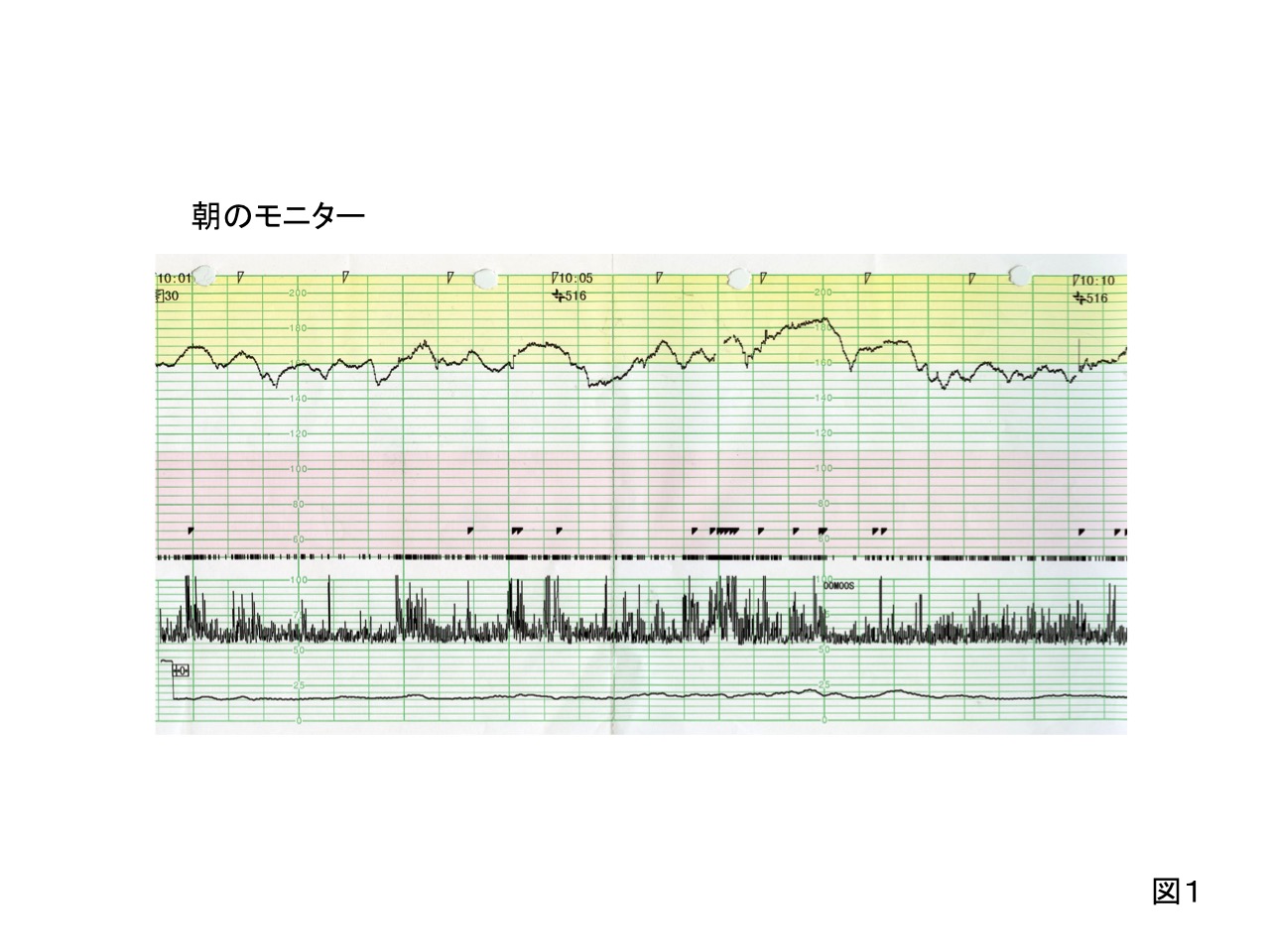 32歳、初産婦。妊娠30週より、切迫早産で入院中である。妊娠34週、毎朝ルーティンで行っているNSTである。
32歳、初産婦。妊娠30週より、切迫早産で入院中である。妊娠34週、毎朝ルーティンで行っているNSTである。
心拍数150bpmとやや頻脈気味だが、妊娠週数を考慮すれば、一過性頻脈も盛んに出現しており、健常な状態である。なお、切迫早産で塩酸リトドリンは使用していない。
頸管長短縮(20 mm未満)のため入院し、安静に加え、生理食塩水による連日の腟内洗浄や黄体ホルモン療法が行われていた。子宮収縮はなく、感染兆候も認めず、翌週には退院を予定していた。
2.夜のモニター(図2)
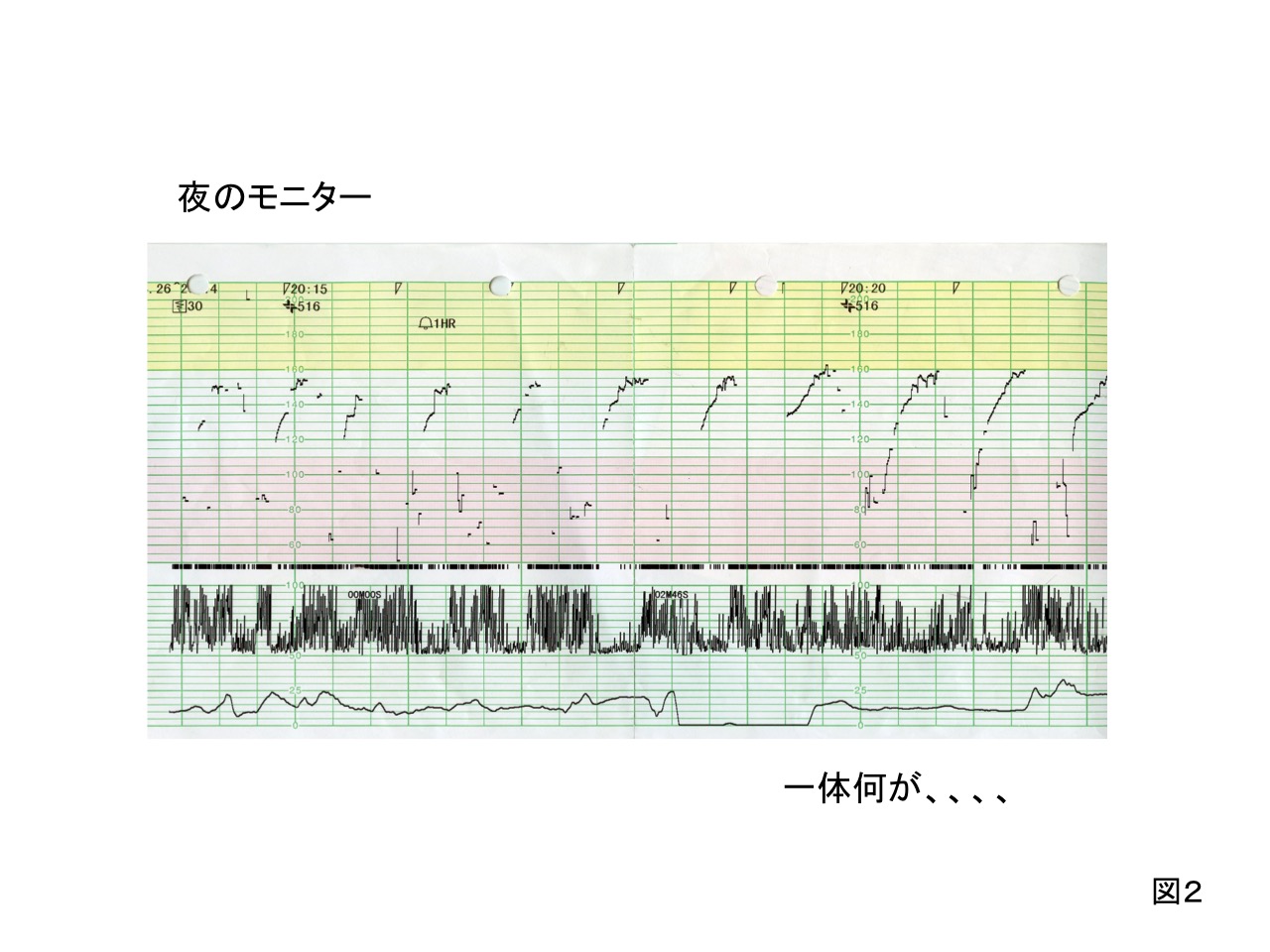 夕食後、胎動の減少を訴え、その際、装着したNSTである。午前中のNSTと比較し、様子が一変している。
夕食後、胎動の減少を訴え、その際、装着したNSTである。午前中のNSTと比較し、様子が一変している。
急速な心拍数変化で記録が不明瞭だが、最下点70bpmを下回る高度変動一過性徐脈が繰り返し出現していた。子宮収縮はなく、妊婦にも胎動減少以外症状がない。
直ちに当直医が呼ばれ、内診、超音波検査を実施したが、破水や臍帯脱出・下垂はなく、常位胎盤早期剥離破水も否定的であった。
3.緊急帝王切開決定(図3)
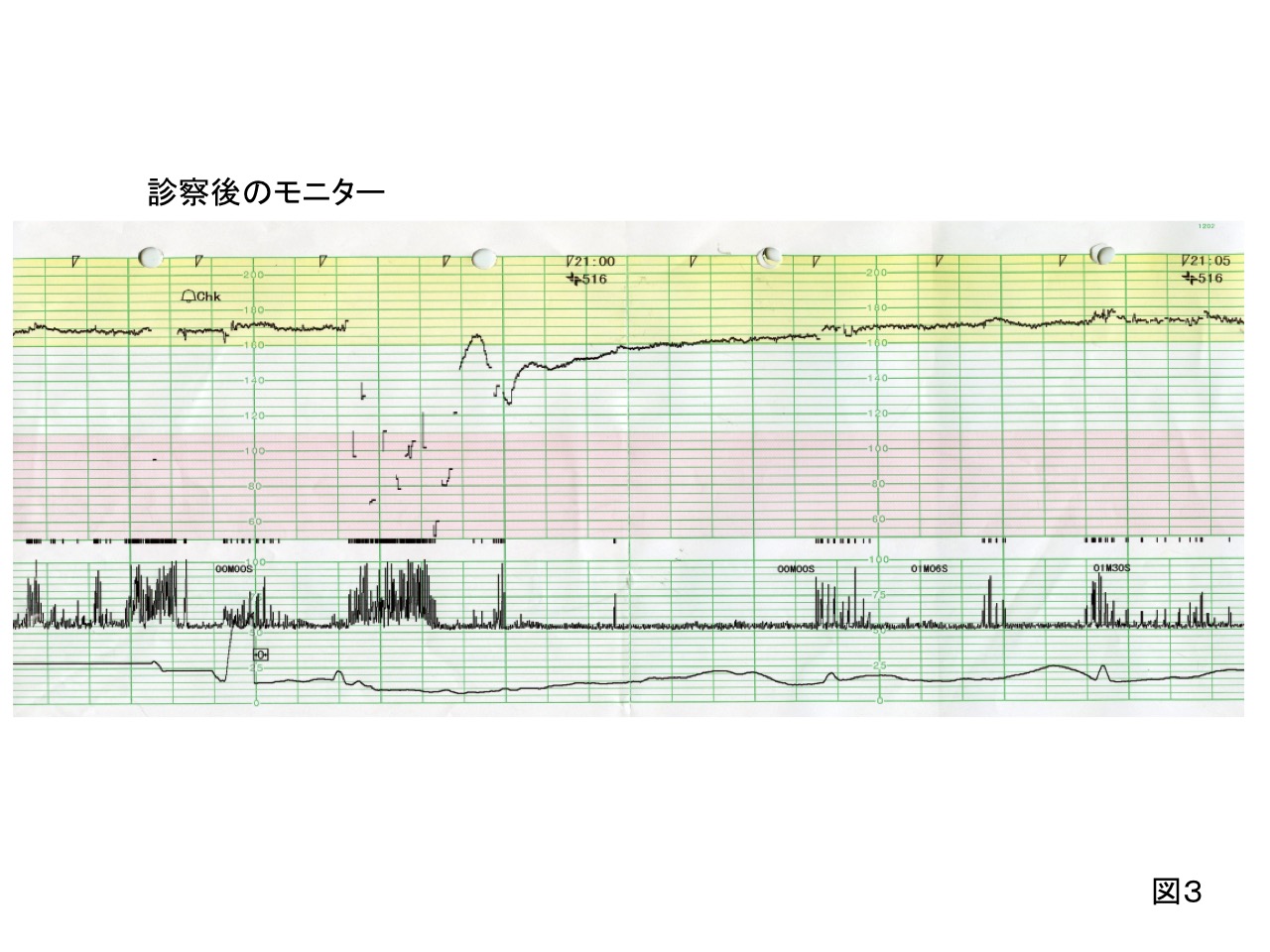 診察後のモニターである。
診察後のモニターである。
変動一過性徐脈は改善していたが、頻脈が持続するため、胎児に相応の低酸素ストレスがかかったものと判断し、当直医は居合わせた家族に説明し、緊急帝王切開を行った。
当直医は、心拍数波形が回復傾向であったため、超緊急(グレードA)ではなく30 分程度を目標に児を娩出するグレードBを選択した。実際、児はこのモニター終了後、30分で出生し、体重は1984gで、臍帯動脈血pHは 7.23と良好であったが、アプガースコア1分2点と高度な新生児仮死であった。
娩出した付属物を検索すると胎盤に異常はなく、単一臍帯動脈と卵膜付着を認めた。臍帯単一動脈は必ずしも児の予後悪化に繋がるわけではないが、卵膜付着とともに、臍帯血流遮断を起こしやすい。もし、事前にこうした臍帯異常が認識されていたら、担当医の対応は異なるものになっていたかもしれない。大きな反省点である。
児は後に脳性麻痺の診断を受け、産科医療補償制度の適応を受けた。
4.違和感のある仮説と一つの証拠(私の思い込みなので読み飛ばして下さい)
産科医療補償制度の事例で、時々、分娩による入院時から心拍数基線は正常範囲で、5 bpm前後の基線細変動はあるが、一過性頻脈がなく、何か元気のないCTGに出会う。有害な一過性徐脈が出現することなく、分娩までその状況が続き、良好な血液ガスと低いアプガースコアで出生し、脳性麻痺を発症するのである。
こうした場合、原因分析委員会では、低酸素脳症発生の時期は分娩(陣痛発来)前であると判定する。それはその通りで問題はない。そして、明らかな原因や器質的な異常が確認できないと、多くの場合、「臍帯因子が疑われる」とするのである。
いつも、こうして原因が不明で既にできあがっていた脳性麻痺が、「臍帯因子が疑われる」とされること(仮説)に違和感があった。確かに妊娠中、誰かが10分間ぐらい臍帯を強く握れば、児は一過性の強い低酸素状態に陥り、不可逆的なbrain damageを受ける。その後血流が回復すれば、出産時は良好な血液ガスと低いアプガースコアが約束され、娩出後の臍帯には何ら証拠は残らない。すなわち、原因不明ということになる。
妊娠中、何の疾患もなく、臍帯血管がまるで握られたように攣縮するか、強く圧迫されるのであろうか。臍帯因子としたくなる気持ちはわかるが、これまでその瞬間を目撃したことはなかった。しかし、この症例の不可解な高度変動一過性徐脈(図2)はいかがだろう。まさに臍帯血管が頻回に強く握られたような波形で、その仮説を証明する一つの証拠にならないであろうか。
しかも、この症例のope室入室前のモニター(図3)は、強い低酸素状態の直後のため頻脈にはなっているものの、最後のあたりは基線細変動が回復しだしているようにも見える。このまま、数日、あるいは数週間が経過し陣痛が発来した際、何か元気のないCTGになるのではないだろうか。
原因分析委員会の指摘する臍帯因子(仮説)。違和感があったが、自験例がその一つの証拠を示しているのかもしれない。

