37. 胎児付属物異常の分娩管理
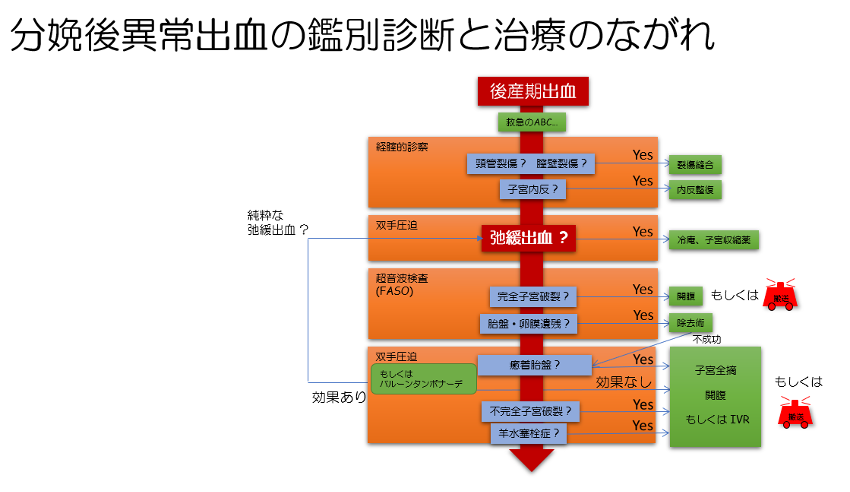
胎児娩出や胎盤娩出後に出血が多い場合、母体のバイタルを崩さないように初期対応をしながら、出血の原因精査、止血処置を行っていかなければならない。このような異常出血をきたした場合は、図のようなプロトコールに沿って、出血の原因を除外や鑑別、対処する。その時に、経腹超音波検査を利用することで鑑別がスムーズとなる。
-
- 母体急変の初期対応
後産期出血が多いと感じたら、出血性ショックになることを予防するための対処として初期対応を行う。細胞外液の補液を18-20Gのルートで全開大投与、生体モニタリングの装着(心電図、血圧計、SaO2)、気道確保と酸素投与である。胎盤娩出後のルーチンケアとして行われる、子宮底の輪状マッサージや冷庵なども行う。妊婦や褥婦の急変が発生したとき、速やかにその原因を鑑別することに目が行きがちであるが、これらの初期対応がスムーズにできるように心掛けたい。 -
後産期出血の原因
産後出血の鑑別を行う上で、病態別に疾患を理解しておくことと、頻度の多い原因からチェックをすることが重要である。病態としては、4Tの状態がある。まず、各種出血の原因、診断、対処法を解説する。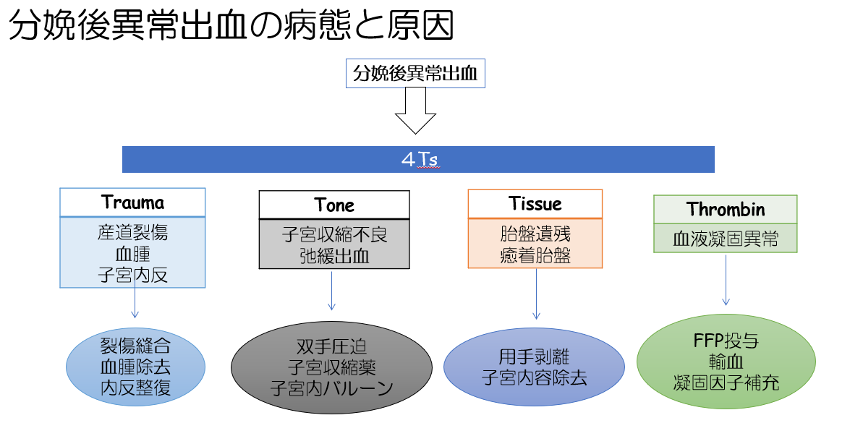
子宮頸管裂傷・膣壁裂傷・会陰裂傷
分娩後の出血の原因として頻度が多いのが裂傷である。当然大きな児が狭い産道を通ってきたので裂傷が起き得る。内診、クスコ氏腟鏡診などで直視下に裂傷の有無と出血源となる場所を確認し、裂傷があれば縫合止血する。頸管裂傷や後腟円蓋まで及ぶ膣壁裂傷の確認は難しいので、助手にジモン式腟鏡を把持させ、頸リス鉗子を用いて丁寧に観察する。手前の会陰裂傷を縫合してしまうと、奥の観察は難しくなってしまうので、手間はかかるが最初に奥まで念入りに確認しておく。また、裂傷はなくとも膣壁や後腹膜に血腫を作ることもある。この様な血腫は、両手で直腸診指と内診指で挟んで診察しないと見逃す場合があるので注意を要す。子宮破裂
子宮破裂は、器械分娩やクリステレル子宮底圧出法の後や、帝王切開などの子宮手術の既往がある場合におきやすい。前述した、頚管裂傷の傷に延長して子宮破裂となることが多い。子宮内腔だけが裂傷となり腹腔内に貫通しない不全子宮破裂の診断は難しい。開腹して縫合止血、もしくは子宮全摘を要する。2) Tone
弛緩出血
児の分娩後、子宮は強い子宮収縮を起こし、それに伴って胎盤が剥離、娩出される。胎盤が脱落膜ごと剥離する際に、螺旋動脈より絨毛間腔に吹き込んでいた血流を止めなければならない。子宮筋は強い収縮を起こし、1本1本の螺旋動脈を押しつぶすようにして止血機構が働く。これを生物学的結紮と呼ぶ。
その子宮収縮が悪く、子宮内から流血が続く場合は弛緩出血の可能性を考える。より積極的な子宮収縮を促す。子宮収縮を促す方法は、子宮底を強く輪状にさするマッサージや、冷庵などの非侵襲的な手法で効果が乏しければ、オキシトシンやメチルエルゴメトリンなどの子宮収縮薬を用いる。
それでも出血が持続していれば、子宮双手圧迫を行う(図)。双手圧迫のポイントは、片方の手で子宮頸部を固定した状態で子宮底部を経腹的に反対の手で圧迫し、子宮体部と子宮頸部および母体腹壁との角度が垂直に近くなるように圧迫する。この操作により、子宮動脈が螺旋動脈より中枢側で圧迫され、胎盤剥離面からの出血を減少させる。また、子宮を持ち上げることで、下大静脈の血流が良くなり、循環の改善にも有効である。3) Tissue
胎盤・卵膜遺残
子宮内に胎盤や卵膜の遺残があると、生物学的結紮による止血機転が阻害され、弛緩出血となる。遺残はなくとも、出血が多く凝血塊が貯留しているだけでも弛緩出血を助長する。内診指で子宮腔内に触れるものがあれば掻き出す。超音波検査で子宮内腔の拡張像や遺残物の像があればこれらを疑う。出血のコントロールがつかなければ、子宮内除去術を考慮する。遺残や凝血の貯留であれば、子宮内容除去術が止血に奏功する可能性は高い。しかし、このような状況下の子宮は柔らかく、子宮穿孔のリスクが高いため、助手による経腹超音波ガイド下に除去術を行う。癒着胎盤
単なる胎盤遺残でなく、子宮筋層に絨毛組織が侵入する癒着胎盤であった場合は、子宮内容除去術で子宮損傷を起こし、出血が悪化することもある。子宮穿孔をおこすこともあり、癒着していた部分からの出血が増悪した場合は、開腹し、修復、子宮全摘術なども考慮しなければならない。4) Thrombin
羊水塞栓症
他のいずれの異常もなく、各種止血術に反応しない多量出血、急激なショック症状、意識障害を認める場合は羊水塞栓症を疑う。羊水塞栓症は、胎児成分が子宮の血管を介して母体血液に侵入することでおきる急激なアナフラクトイド反応で、急激なDICになる。著しいフィブリノゲンの低下を伴うため、激しい子宮出血例では、常に本疾患の可能性を念頭におく。赤血球だけでなく凝固因子の補充が最も必要である。ショック、多臓器不全に陥るため救急医学科、麻酔科などを含めた集学的治療を要す。二次性の凝固異常(DIC)
妊婦は凝固系が亢進した状態であるのでDICになりやすい。胎盤早期剥離など血腫を形成する状態にもなりやすく、凝固因子の消費が速い。最初の出血の原因が除去されていたとしても、凝固系の異常を来しているためになかなか止血されないという状態も少なくない。このような二次性の凝固異常である可能性を念頭に置き、早めの血液検査、補充療法を行う。 - Focused assessment with sonography for obstetrics (FASO)
救命救急の分野で、FAST (Focused assessment with sonography for trauma)と呼ばれる、外傷患者の状態を速やかに把握する超音波検査の方法がある。産科危機的出血による急変においても同様で、速やかな出血源の同定と止血の戦略を練らなければならない。そこで、FASTを産科版にモディファイしたFASOを説明する1。
産科危機的出血や母体急変となった時や搬送されてきた時、産婦人科医は先ず内診やクスコ診しがちである。刺激を伴う内診などは体動の原因となることや、バイタルを変動させる可能性があるため、少し落ち着いて全身状態を観察することも重要である。しかしただ待つのではなく、ルート確保などの救命の初期対応の妨げにならないように、そっと経腹超音波によるFASOを行うことを推奨する。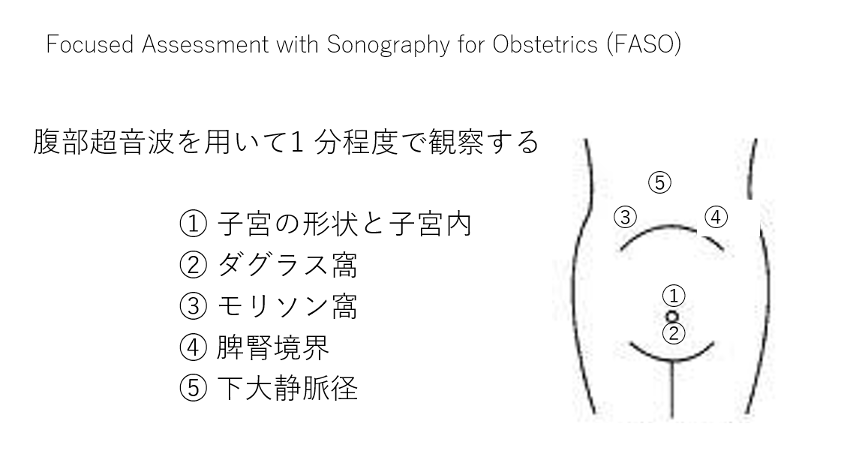
FASOでは、1分ぐらいで子宮内、子宮の形状、ダグラス窩、モリソン窩、脾腎境界、下大静脈を観察する。妊娠中、産褥の子宮は大きくなっているため、これらのチェックは経腟超音波をつかわなくても十分に可能である。
分娩後のFASOでは、子宮内、子宮の形状を観察することで、胎盤遺残、癒着胎盤や子宮内反症を診断する。そして、ダグラス窩、モリソン窩、脾腎境界などの腹腔内に液体の溜まりやすいところを確認し、子宮破裂などによる腹腔内出血の有無を確認する。また、循環血液量が減少していないかどうかの評価として下大静脈の内径を測定する。この下大静脈の測定は、吸気時よりも呼気時の方がよい。
一方、胎児が子宮内にいる場合は、子宮内のチェックとして、胎児心拍の確認、羊水量の確認、胎盤の位置、形状の確認、子宮内の血腫の確認を行う。ダグラス窩は描出困難なので、モリソン窩、脾腎境界などの腹腔内出血の確認のみを行う。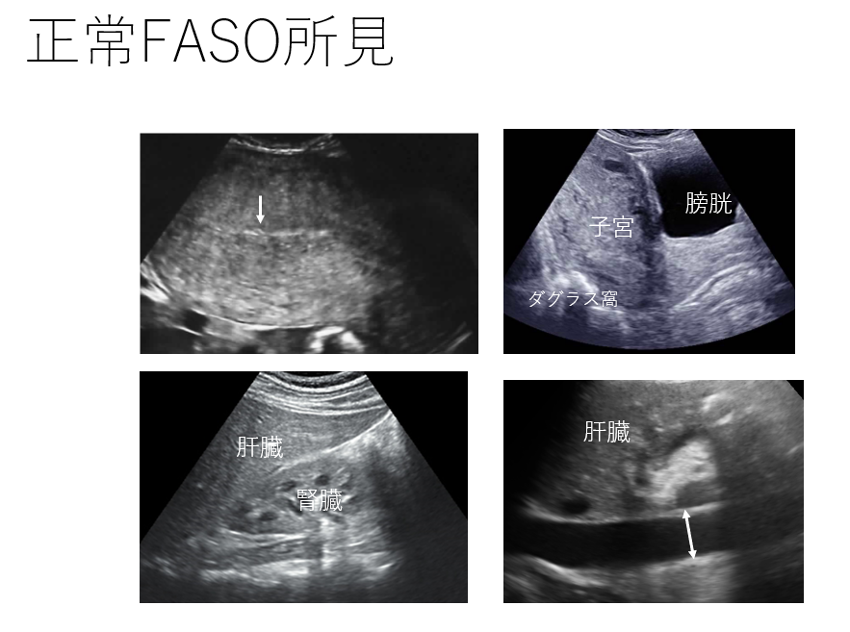
子宮の異常所見1) 子宮内反
正常な分娩後の子宮の形を描出できない場合は子宮内反を疑う。子宮底部が内腔に陥没している像がみえれば内反と診断できる。最終的には、内診や腟鏡診で診断する。
2) 胎盤遺残・癒着胎盤
正常の子宮腔内は薄く、線状にみえるが、なにか不整なものがあれば胎盤遺残や癒着胎盤を疑う。コアグラが溜まっているだけでも同様に見える。分娩後の子宮は収縮しており、子宮筋層が厚くなっているため、実際、胎盤遺残なのか癒着胎盤なのかの鑑別は難しいと考える。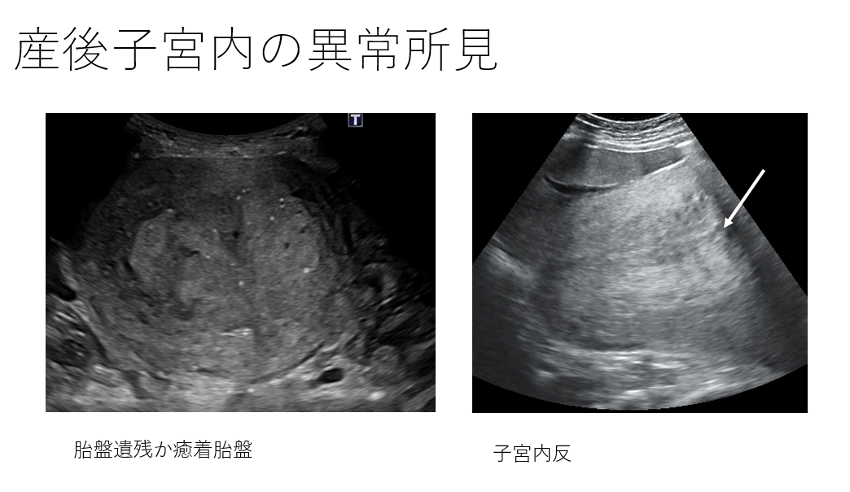
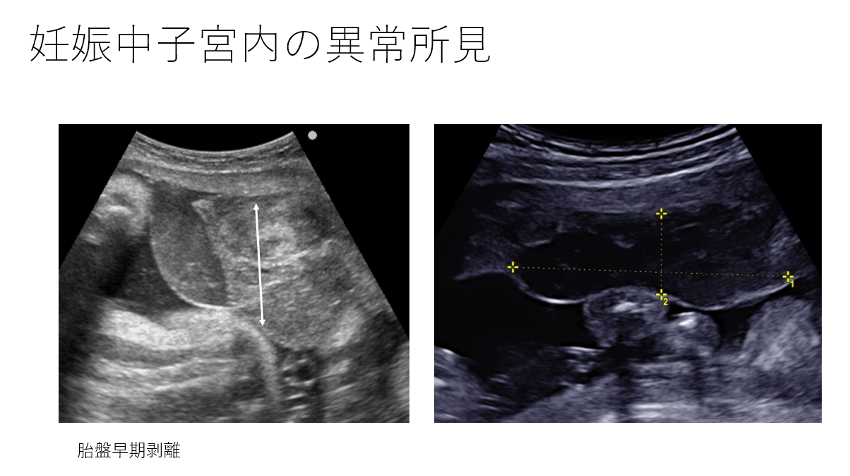
3) 胎盤早期剥離
妊娠子宮(胎児がいる)であれば、胎盤を確認し、胎盤実質が均一に描出されない状態や、胎盤以外の場所に血腫像があれば胎盤早期剥離を考える。胎児死亡の場合は、よりDICを合併している可能性が高いと考える。胎児心拍が徐脈であれば急速遂娩を考慮しなければならない。
- 母体急変の初期対応
-
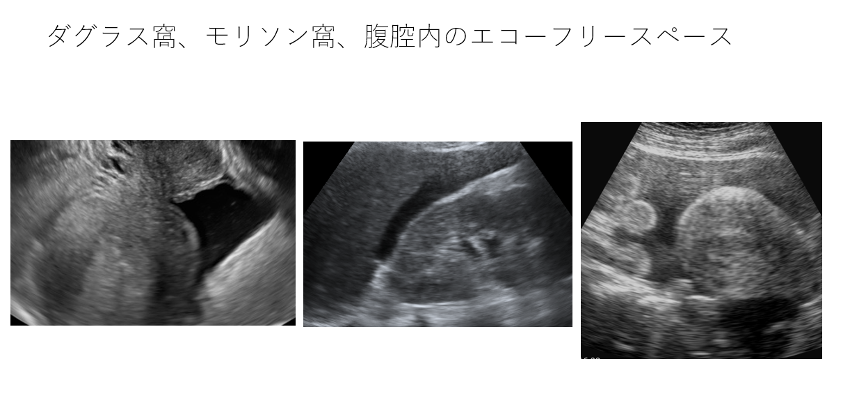
- ダグラス窩、モリソン窩、脾腎境界の異常所見
これらの場所にエコーフリースペースを認める場合や、子宮周囲にある腸管の蠕動運動の周囲に液体貯留があれば子宮破裂などが原因の腹腔内出血を疑う。
- ダグラス窩、モリソン窩、脾腎境界の異常所見
- 下大静脈径の異常
出血量と下大静脈径には負の相関があり、下大静脈径が10mm未満の場合、循環血液量が著しく減少している可能性があると考える2。また、産科危機的出血で下大静脈径5mm以下になると重症の貧血が予測される3。

