7.月経周期と女性ホルモンのメカニズム
月経周期と女性ホルモンのメカニズム
不妊症の女性側の原因として排卵障害は約20%を占めると言われている。1)
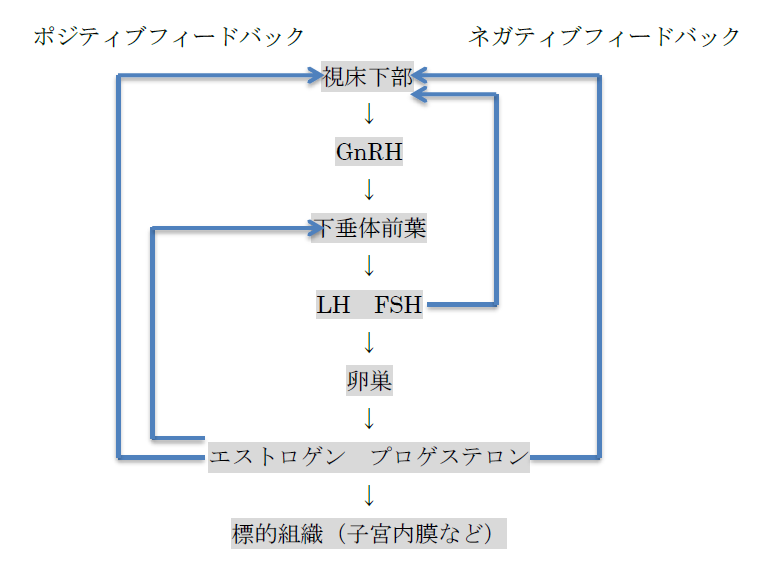
女性の体は、視床下部−下垂体−卵巣−子宮が協調して働くことにより、正常月経周期が成立する。この調節は上位中枢から下位へ向かう一方向のみでなく、卵巣で分泌されたステロイドホルモン(エストロゲン)が上位中枢に上行性に作用する。このエルトラジオールは視床下部および下垂体に作用し、GnRHおよびLH、FSHの分泌を調節する。この機構をフィードバック機構といい、視床下部−下垂体−卵巣系がそれぞれに影響しながら、微妙な調節系を作っている(図1)。
視床下部で合成されたGnRHは、刺激によって下垂体門脈中に分泌される。下垂体門脈を通って下垂体前葉に達したGnRHはGnRHレセプターに結合してLH、FSH(ゴナドトロピン)の合成、分泌を促す。
ゴナドトロピン(主にFSH)は卵巣に作用し、卵胞の成熟を起こす。原始卵胞はある一定の段階まではゴナドトロピン非依存性に自律的に発育するが、それ以降の発育にはFSHとエストロゲンが必要である。1回の排卵に向けて数十個の卵胞が発育するが、FSHやインヒビンなどの調節により、月経周期の5〜6日目には1個の主席卵胞のみが発育を継続し、残りは閉鎖卵胞となる(単一排卵機序)。卵胞の発育に伴い、卵周囲の顆粒膜細胞にはFSHやLHのレセプターが発現し、ステロイド合成が行われる。
卵胞におけるステロイド産生については“two cell, two gonadotropin theory”が注目されている(図2)。すなわち、莢膜細胞ではLHの作用によってコレステロールからアンドロゲンが産生され、このアンドロゲンが基底膜を通過して顆粒膜細胞に移行し、FSHの作用で誘導されたアロマターゼによりエストロゲンに転換される。
<ホルモン値のスクリーニング検査>
不妊外来において、ホルモン基礎値は月経中にE2、LH、FSH、PRLを測定する。
表1 下垂体ホルモンの正常値(月経中)
| 正常値 | |
|---|---|
| LH | 1.5〜7mIU/ml |
| FSH | 3.5〜10mIU/ml |
| PRL | <15ng/ml |
排卵期以外では一般にFSHがLHよりも高値を示す。LHの基礎値は通常7mIU/ml未満である。月経中の基礎値でLH/FSH>1なら多嚢胞性卵巣症候群(PCOS)を疑う。FSH>40mIU/mlなら卵巣性無月経を疑う。
表2 多嚢胞性卵巣症候群(PCOS)の診断基準 2)
| 1.月経異常 |
|---|
| 2.多嚢胞性卵巣 |
| 3.血中男性ホルモン高値またはLH基礎値高値かつFSH基礎値正常 |
・ プロラクチン(PRL)
PRLは排卵期、黄体期に上昇を認めるため、月経中に測定する。高PRL血症では卵胞発育不全や黄体機能不全を認める。PRLが高値である場合は患者の問診を十分に行い、薬剤服用の有無を確認する。また、原発性甲状腺機能低下症ではTRHの分泌が亢進し、下垂体からのPRL分泌を促進する。WHOの標準品1stIPR-PRLを用いたIRMA法で15ng/mlが基準値となっている。50ng/ml以上の場合は下垂体プロラクチノーマを疑う。また、妊娠から引き続いて乳汁漏出性無月経をきたすChiari-Frommmel症候群、特発性のArgonz-del-Castillo症候群もある。
・ プロゲステロン
排卵の有無、黄体機能不全をみるために測定する。黄体期中期のプロゲステロンが10ng/ml未満の場合を黄体機能不全としている。
・ 甲状腺機能
甲状腺ホルモンの異常は卵巣機能不全を引き起こす。TSHとFT4を評価する。TSHの正常値は0.5〜5IU/mlだが、最近潜在性甲状腺機能低下症と不妊症との関連が注目されている。潜在性甲状腺機能低下症とは、FT4が正常でTSHのみ高(3〜5mIU/ml以上)という状態である。最近のシステマティックレビューでは、原因不明不妊と関連することが示され(オッズ比4.0, 95%信頼区間1.7〜9.8)3)米国内分泌学会および米国甲状腺学会のガイドラインにおいて、潜在性恒常性機能低下症の妊娠計画女性においては、TSH2.5mIU/ml以下になるように、甲状腺自己抗体陽性患者では投薬すること、陰性患者では投薬を考慮すること、と記されている。4)
・ 耐糖能
インスリン抵抗性はPCOSと深く関与する。インスリン抵抗性を評価する簡便な方法として、HOMA-IR法がある。HOMA-IR=空腹時血糖値(mg/ml)×インスリン値(μU/ml)/405であり、1.6以下を正常、2.5以上でインスリン抵抗性ありと評価する。5)クロミフェンのみでは排卵が見られずインスリン抵抗性を認める症例ではクロミフェンにインスリン抵抗性改善薬(メトホルミン)を併用することがある。しかし最近の文献では、PCOS女性においてメトホルミンを併用してもクロミフェンの排卵誘発作用は改善されなかったという報告もある。特に非肥満女性においては有効ではないとされる。一方、クロミフェン抵抗性の症例でメトホルミン併用が排卵誘発に有効であるという報告もあるので、症例に応じて使用してみるべきである。6)メトホルミンは我が国では排卵誘発薬としての保険適応がなく、糖尿病治療薬として認可されているが、一般的に500〜750mg/日の用量が用いられ、妊娠まで連日投与がなされる。
・ AMH
近年急速に測定が拡がっているのがAMHである。卵巣では一時卵胞から小胞状卵胞までの顆粒膜細胞から分泌され、AMH値は卵胞数を反映し、卵巣予備能のチェックに有用とされている。AMHは月経周期に左右されないため、測定時期に制限はない。PCOSでは高い傾向があり、早発卵巣不全などでは極端に低下していることが知られている。ただ、AMHが低値でも排卵が起こったり、体外受精の採卵操作で卵が回収できることが珍しくないので、低AMHの説明には注意を要する。AMH値は年齢に依存し、閉経すれば測定感度以下になる。卵巣予備能低下として、1.0ng/ml未満とする報告が多い。
図1 視床下部−下垂体−卵巣系のフィードバック機構
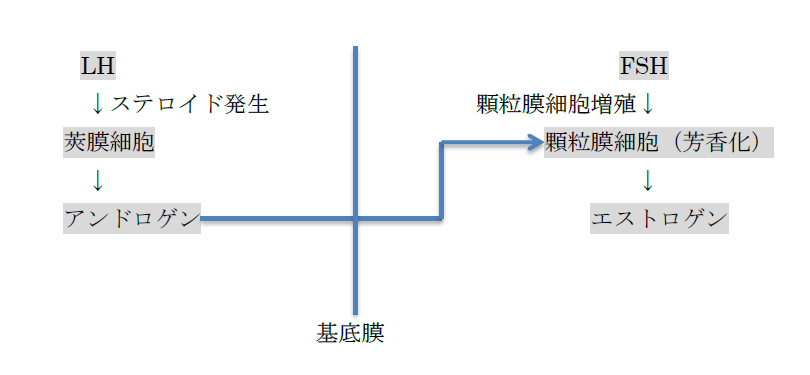
図2 卵胞におけるステロイド産生の機序
(two cell, two gonadotropin theory)
参考文献
1) 日本受精着床学会・倫理委員会:非配偶者間の生殖補助医療に関する不妊患者の意識調査.日受精着床誌 2004;21:6−14
2) 日本産科婦人科学会生殖内分泌委員会報告.日産婦誌2007;59:868−886
3) van den Boogard E, Vissenberg R, Land JA, et al : Significance of (sub)clinical thyroid dysfunction and thyroid autoimmunity before conception and in early pregnancy : a systematic review. Hum Reprod Update 2011 ; 17 : 605-619
4) Garber JR, Cobin RH, Gharib H, et al : American Association of Clinical Endocrinologists and the American Thyroid Association Taskforce on Hypotherodism in Adults : Clinical practice guidelines for hypothyroidism in adults : conponsored by the American Association of Clinical Endocrinologists and the American Thyroid Association. Endocy Pract 2012 ; 18 : 988-1028
5) 日本糖尿病学会(編):糖尿病に関する指標.糖尿病治療ガイド 2006-2007. 文光堂, 2006 ; 9-11
6) Hated Abu Hashim, Twenty years of ovulation induction with metfolmin for PCOS: what is the best available evidence? . Reproductive Biomedicine Online 2016 ; 32, 44-53

