(5)人工赤血球(ヘモグロビンベシクル)(酒井宏水・太田英伸・小林紘一・八重樫伸生)
産科領域における大量出血の課題
「産科危機的出血への対応指針2017」によれば,周産期管理の進歩により母体死亡率は著明に低下したものの,出血は依然,母体死亡の主要な原因とされている.日本は先進国のなかでは例外的に産科出血が死亡原因の第1 位である.前置・低置胎盤,帝王切開分娩,多胎分娩では大量出血になる場合を想定し,自己血輸血も行われている.しかし,通常の分娩でも大量出血は起こり得るため,予期せぬ大量出血の対応が遅れ,搬送中に心停止する事例が後を絶たない(照井克生,人工血液2016 ; 24 : 18).
人工赤血球とは?
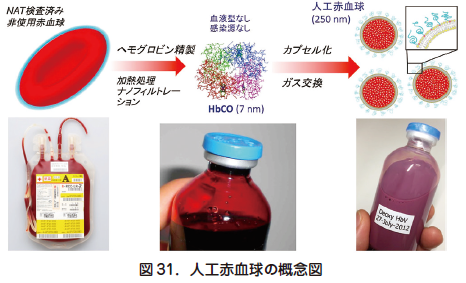
日本の献血- 輸血システムの安全性は世界最高水準であるが,赤血球製剤の保存期間はわずか3 週間であり,また煩雑な血液型検査など,緊急時の対応には課題を残している.感染の可能性,少子高齢化による血液製剤の慢性的不足の可能性も問題になっている.これらの課題を解決する製剤として人工赤血球が開発されている.人工赤血球は,赤血球の酸素運搬機能を代替する人工の微粒子である.日赤や医療機関で発生するNAT 検査(NAT:Nucleic acid Amplification Test)核酸増幅検査済み非使用赤血球から,酸素を結合するタンパク質ヘモグロビン(Hb)を精製分離し,これを濃度高くリポソームに封入した微粒子であり,ヘモグロビンベシクル(Hb-V)とよばれる(図31).Hb 精製の工程で血液型物質や感染源を完全に排除してあり,また長期間備蓄が可能なので,緊急時に直ぐに使用できる利点を有する.その他の特徴も含め表9 にまとめた.

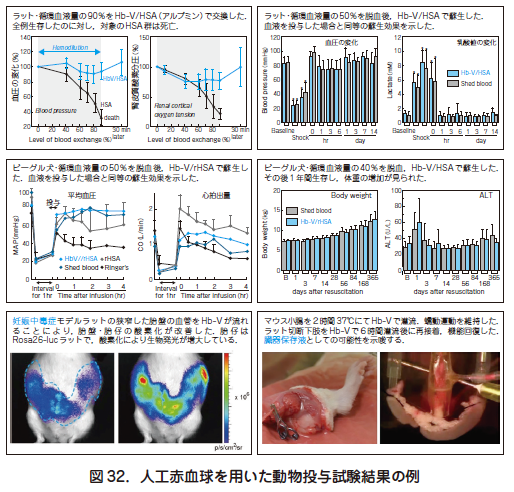
人工赤血球については現在,実用化をめざし,安全性,有効性を明らかにする研究が進められている.有効性に関しては,出血性ショック蘇生試験(図32),術中出血投与試験,体外循環回路補填液としての使用,臓器保存液としての使用,虚血性疾患に対する組織酸素分圧の向上や梗塞巣拡大の抑制,腫瘍組織の酸素分圧を上昇させて放射線感受性を向上させる試験などから,十分な酸素運搬機能を確認している.また,安全性に関しては,血液適合性も高く,細網内皮系に捕捉されたあと,支障なく分解,排泄されることを確認している.
産科領域における人工赤血球の期待
上述のように,産科危機的出血により緊急輸血が必要となった場合,輸血用血液の入手が間に合わない状況で,備蓄しておいた人工赤血球を血液型に関係なく直ちに投与して生命の危機を乗り切ることができれば,医療上の必要性は極めて高い.これまでに妊娠ラットを用いた人工赤血球の投与試験では,胎盤通過性がなく胎児移行しないことが確認された.特に妊娠後期においては,人工赤血球の物理特性からヒト胎盤においても通過性はないと考えられる(太田英伸他,人工血液2016 ; 24 : 63 – 72).
人工赤血球の妊娠母体に対する将来の利用は,妊娠高血圧症候群の新しい治療法の開発にも現在,広がりつつある.妊娠高血圧症候群では,胎盤形成過程で胎盤らせん動脈が狭小化するため,血行不全が生じ,母子間のガス交換,栄養物質運搬,老廃物の代謝が抑制され,胎児の低酸素状態・子宮内発育不良が誘導される.人工赤血球の粒子径は生体赤血球の約1 / 30(直径250nm)と小さく,この狭小化された胎盤らせん動脈の中をスムーズに流れ,酸素を十分に供給する.事実,ラットモデルにおいて胎盤・胎児の低酸素状態を解除し,子宮内発育不良を改善することを確認した.この新しい治療法はヒト妊娠母体にも応用できる可能性が高い.この治療法は「妊娠高血圧症候群」のすべての症例に対して適応するものではないが,これまで胎盤慢性低酸素による重篤な胎児生理の悪化・発育遅延に起因した妊娠途絶症例について有効な治療となり,これまでの産科医療に新たな可能性を提供する.