思春期とは
・ 思春期とは「女性においては第 2 次性徴出現から初経を経て月経周期がほぼ順調になるまでの期間をいう.年齢的には 8~9 歳頃から 17~18 歳頃までの間で,乳房発育に始まり,陰毛発生,身長増加,初経発来で完成する.」と定義されている(『産科婦人科用語集・用語解説集 改訂第 4 版』日本産科婦人科学会編).
・ 思春期は,精神的・社会的・生物学的に成熟する期間であり,重要な身体的な変化としては,第 2 次性徴の発現,生殖能の獲得がある.
・ 女児の思春期発来においては視床下部-下垂体-卵巣系が確立され,卵巣からの性ステロイドの分泌が増加することによって第 2 次性徴が発現し,また排卵周期の確立に至る.
・ ゴナドトロピン放出ホルモン(GnRH),ゴナドトロピンは胎生期には分泌されており,出生後 2,3 歳頃に低値となり休眠状態に入るが,9 ~ 10 歳頃に再度活性化される.
・ この視床下部-下垂体-卵巣系が再活性化される機序としては,性ステロイドの中枢へのネガテブフィードバックの感受性の変化によるものが以前から提唱されていたが,近年は GnRH 分泌を制御する様々な神経内分泌ネットワークの存在が明らかになってきた.特にキスペプチン受容体 GPR54 は GnRH ニューロンに発現して GnRH 分泌を制御していると考えられている.キスペプチンニューロンはレプチン受容体やステロイド受容体を発現しており,摂食状態やエネルギー代謝,ストレス応答系の情報を受けており,思春期の制御に重要な役割を果たしている.
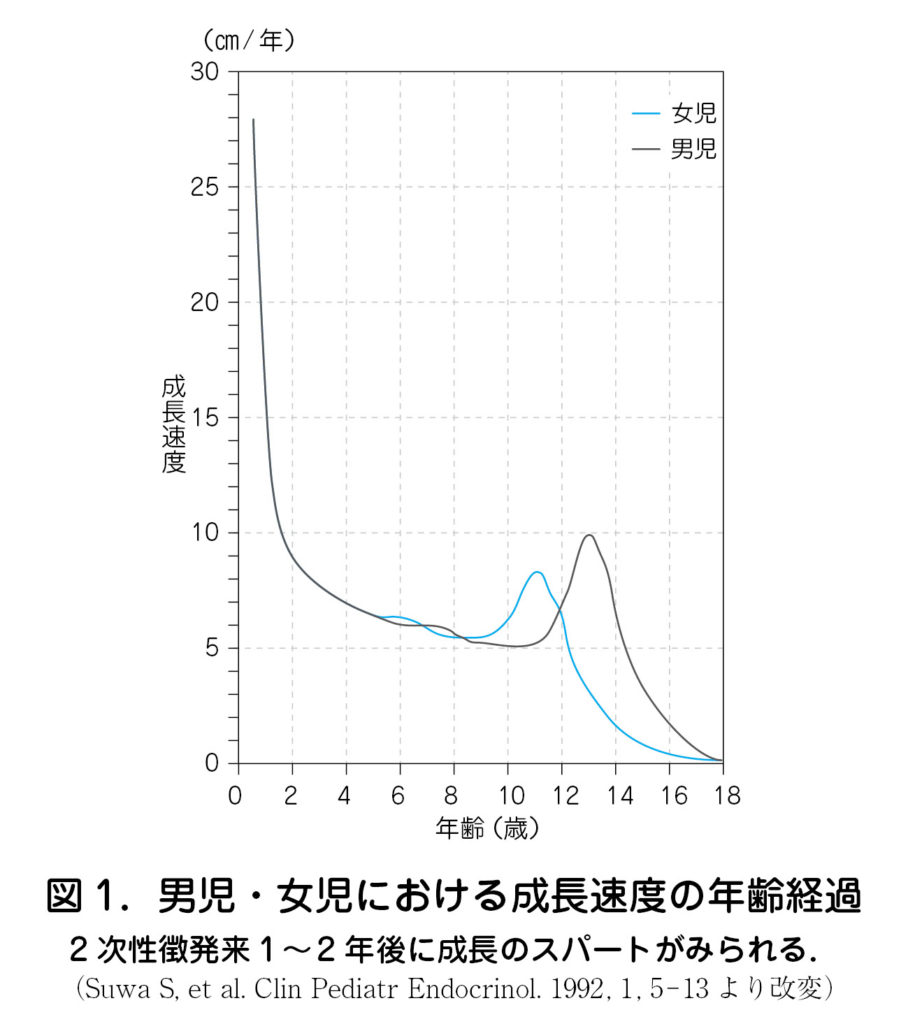
・ 第 2 次性徴は,女児では乳房発育,陰毛発生,初経という順に進行することが一般的である.その評価にはTanner 分類が用いられている(表1).
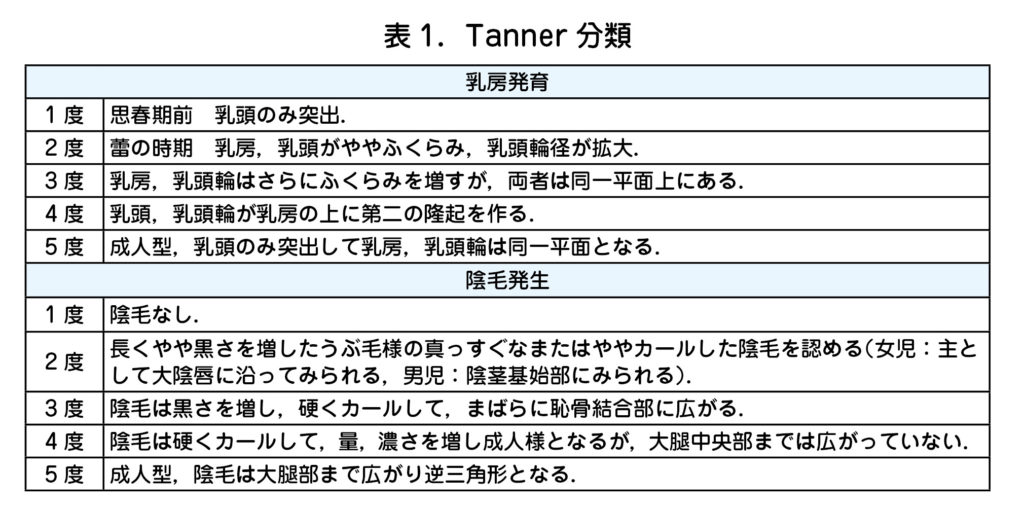
・ 思春期には成長速度が急激に増加し成長のスパートと呼ばれる.第2次性徴開始の 1~ 2 年後,女児では平均 11 歳前後で最大成長速度に達し,平均 8 ㎝ / 年伸びる(図1).
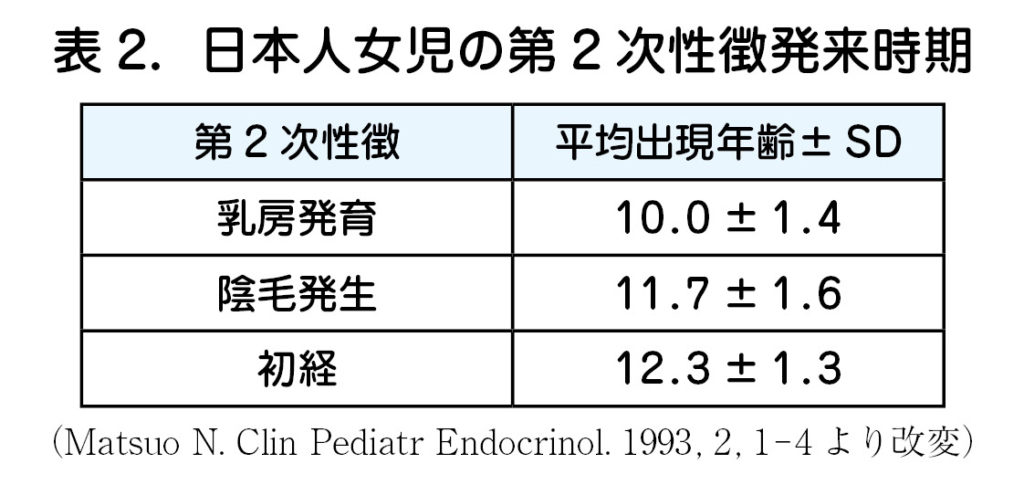
・ 各 2 次性徴の発現する時期には幅があり,表2 の平均出現年齢±2 SDの範囲を超えて早い場合が早発思春期(思春期早発症),遅い場合が遅発思春期(思春期遅発症)とされている.
・ 日本産科婦人科学会が定めた定義では,乳房発育 7 歳未満,陰毛発生 9 歳未満,初経 10 歳未満でそれぞれの発現がみられた場合を早発思春期としている(平成15 年の厚生労働省,間脳下垂体機能障害調査班による「思春期早発症の診断の手引き」では乳房発育 7 歳 6 カ月未満,陰毛発生 8 歳未満,初経発来 10 歳 6 カ月未満としている).
・ 早発思春期の主な原因疾患を示す(表3).GnRH 依存性とGnRH 非依存性に分類され,GnRH 依存性のなかでは特発性の頻度が最も高いが,視床下部過誤腫など器質的異常を除外する必要がある.性ステロイドは成長スパートを起こすが,同時に骨成熟を促進し骨端線の閉鎖を来す.
・ 早発思春期の問題点としては,重篤な疾患による症状出現の可能性,本人の心理的,社会的な問題が起こる可能性,低身長などの問題が起こる可能性がある.
・ 治療として GnRH 依存性早発思春期に対しては,GnRH アナログによりゴナドトロピン分泌を抑制する治療が行われる.GnRH 非依存性の場合は原因により異なる(遅発思春期に関しては原発性無月経の項 41 頁を参照).


