ポイント
- 分娩進行の状況により,腹壁切開や子宮筋切開部位を検討する.
- 必要があれば,助手あるいは第三者が児頭や児肩を挙上し,児娩出の介助を行う.
(1)病態
- 第二期遷延とは,子宮口全開大後に標準の第二期所要時間(初産婦では2時間,経産婦では1時間)を超えて,分娩に至らない状態を指す.近年,増加している硬膜外麻酔などを用いた無痛分娩の際は娩出力が減弱しやすいため,1時間程度の猶予を考えて,初産婦で3時間,経産婦で2時間程度経過しても分娩に至らない場合としている.
- 第二期遷延の原因として,中部産道狭窄(いわゆるストレート骨盤など),巨大児や不正軸進入,回旋異常などの存在が挙げられる.
- 分娩遷延時は微弱陣痛を伴いやすく, 児頭骨盤不均衡(CPD:cephalopelvicdisproportion)を否定した上で,陣痛促進剤を既に併用していることは多い.陣痛促進剤などで陣痛が適正となっても1~2 時間児頭の下降が停止した場合,分娩停止として帝王切開へと切り替える.通常,児頭はstation-1 から+2 未満の間にあり,骨盤入口部に固定あるいは骨盤内に進入しているが,産瘤形成は著明である.分娩停止で長時間経過すると,大きく発育した産瘤の先端が会陰部から目視できるくらいに陥頓していることもあるため,児頭の下降度の正確な診断は大切で,無理な吸引/ 鉗子分娩を行わないことは重要である.
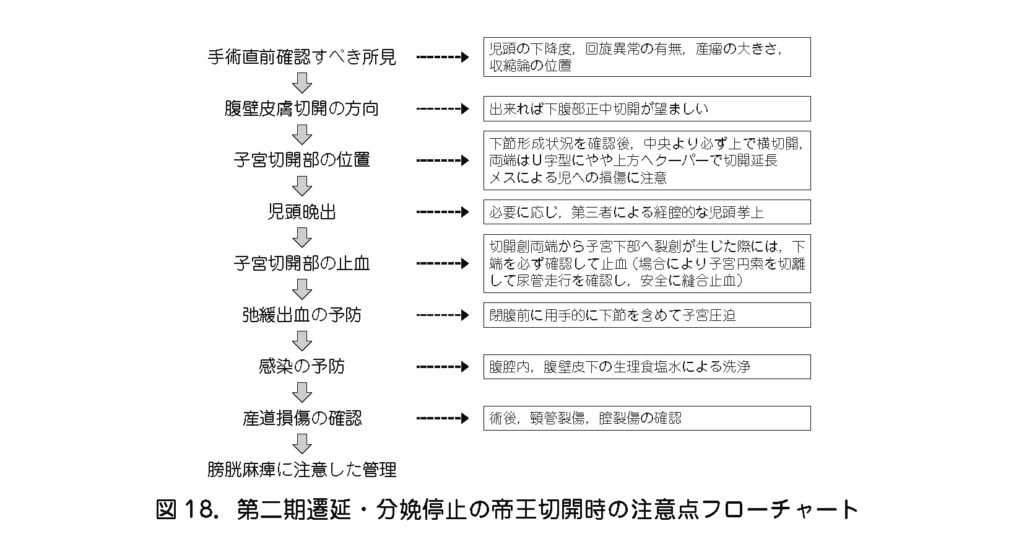
(2)帝王切開時の注意点(図18)
①術前の確認
- 児頭の下降度,回旋異常の有無,産瘤の大きさ,収縮輪の位置などを再度確認する.
②腹壁切開の方法
- 収縮輪が臍高にある場合は,下腹部縦切開とする方が安全性は高い.腹壁切開が横の場合はやや高めの横切開とする.開腹時に子宮下節の上端は見えにくく,視野の真ん中に引き上げられた膀胱が見えることもある.
③適切な子宮切開部位
- 開腹時に下節形成の状況を視診する.通常7~8㎝以上に形成されていることが多く,下節前壁は菲薄化している.
- 子宮下節前壁の中央より必ず頭側で横切開することに留意する.下節中央よりも尾側で切開した場合,切開部が膀胱上縁や子宮頸管に近くなることで止血に難渋することや,子宮縫合後に頸管が上方へ吊り上げられ,外子宮口が腟管の奥に埋没することがある.
- また,子宮切開時,児のメスによる損傷に注意する(術後に改めて児に外傷がないことを確認する).
- 産瘤が産道内に深く大きく発育している場合は,切開部の両端をややU 字型に頭側に向けてクーパーで延長する.
④産瘤の骨盤内嵌頓による児頭娩出困難時の対応
- 児頭は産瘤も含めて切開創よりもかなり下方に深く進入している.
- 愛護的に切開創から挿入した術者の手で児頭を娩出するが,前方前頂,反屈位や産道と児頭との密着などにより娩出が容易でないことも多い.その場合,第一助手が児の肩甲を頭側に持ち上げたり,第三者に児頭を経腟的に挙上してもらうなどして児頭を娩出する.
⑤子宮前壁切開部位断端の確認
- しばしば児頭娩出時に切開部位の断端が下方へ裂け,膀胱子宮靱帯近くまで裂創が拡大することで,安全な止血操作が難しくなる.この場合は,子宮円索を二重結紮して間を切断し,膀胱を下方へ剝離し,尿管の走行を確認する.必要に応じて,広間膜後葉から尿管を剝離して,裂創下端の出血部位を確認し,確実に筋層を縫合止血する.その後,切断した子宮円索を2針で再縫合して修復する.
⑥閉腹前の子宮圧迫
- 弛緩出血が起きやすい.特に下節の収縮不全が起こりやすく,子宮切開創を含めて,子宮を約3分間用手的に圧迫する.
⑦感染予防のための腹腔内洗浄
- 頻回の内診や児頭娩出時の操作により,子宮内および腹腔内感染が起きやすい.
- 閉腹前に腹腔内を生理食塩水3,000mL 以上で十分に洗浄する.腹壁の筋膜縫合後,生理食塩水200mL 程度で皮膚切開部を洗浄する.
⑧頸管裂傷や腟壁損傷の確認
- 手術終了後に,視診あるいはクスコ診で産道損傷の有無を確認し,必要時は縫合する.
⑨術後膀胱麻痺への管理
- 長時間の児頭による膀胱圧迫の影響から膀胱麻痺になりやすい.尿閉や排尿困難に注意した管理が必要である.